احساس خستگی مداوم و ضعفی که زندگی روزمره را مختل میکند، تجربهای آشناست. اولین و سادهترین تشخیص، اغلب کمخونی فقر آهن است. اما چه میشود وقتی با وجود درمانهای رایج، این کمخونی سرسختانه باقی بماند؟ اینجاست که با یک راز پزشکی روبرو میشویم: «کمخونی مقاوم». این وضعیت، فراتر از یک کمبود ساده، میتواند زنگ خطری برای اختلالی جدیتر در کارخانه خونسازی بدن، یعنی مغز استخوان باشد.
سندروم میلودیسپلاستیک، Myelodysplastic Syndromes یا MDS، یکی از متهمان ردیف اول در این شرایط است. این سندروم، که گاهی از آن به عنوان «خون سرکش» یاد میشود، گروهی از بیماریهای خونی است که در آن مغز استخوان دیگر قادر به تولید سلولهای خونی سالم و بالغ نیست. در نتیجه، سلولهای ناقص و بدشکل (دیسپلاستیک) وارد جریان خون میشوند که نه عملکرد درستی دارند و نه عمر طولانی.
تشخیص این بیماری پیچیده نیازمند ابزارهای دقیق و نگاهی موشکافانه است. در این مقاله، به قلب این چالش تشخیصی سفر میکنیم، پرده از راز کمخونیهای مقاوم برمیداریم و نشان میدهیم چگونه فناوریهای پیشرفتهای مانند فلوسایتومتری در آزمایشگاه نانو ارومیه به پزشکان کمک میکنند تا این بیماری خاموش را با دقتی بینظیر شناسایی کنند.
علائم هشداردهنده: چه زمانی باید شک کرد؟
علائم سندروم میلودیسپلاستیک اغلب غیراختصاصی و فریبنده هستند و مستقیماً از کمبود یک یا چند نوع از سلولهای خونی سالم (سیتوپنی – Cytopenia) ناشی میشوند. آگاهی از این علائم، اولین گام برای حرکت به سوی تشخیص صحیح است.
- کمخونی (Anemia) یا کمبود گلبولهای قرمز: این شایعترین یافته در بیماران MDS است و باعث خستگی مفرط، ضعف مداوم، رنگپریدگی پوست، تنگی نفس و سرگیجه میشود. بیمار ممکن است احساس کند حتی پس از استراحت کافی، انرژی لازم برای فعالیتهای عادی را ندارد.
- نوتروپنی (Neutropenia) یا کمبود گلبولهای سفید: نوتروفیلها خط مقدم دفاعی بدن در برابر عفونتها هستند. کمبود آنها سیستم ایمنی را تضعیف کرده و منجر به عفونتهای مکرر یا شدید (تنفسی، پوستی، ادراری) میشود که به سختی به درمان پاسخ میدهند.
- ترومبوسیتوپنی (Thrombocytopenia) یا کمبود پلاکتها: پلاکتها مسئول لخته شدن خون هستند. کمبود آنها منجر به کبودی آسان و بیدلیل، خونریزی طولانیمدت از بریدگیهای کوچک، خونریزی از لثه یا بینی و ظاهر شدن نقاط قرمز ریز زیرپوستی (پتشی – Petechiae) میشود.
این علائم به تنهایی تشخیصی نیستند، اما زنگ خطری جدی هستند که نباید نادیده گرفته شوند، بهویژه اگر فرد در سنین بالاتر قرار دارد یا سابقه درمانهایی مانند شیمیدرمانی داشته باشد.
MDS فقط یک بیماری سالمندی نیست!
اگرچه MDS اغلب در افراد بالای ۶۵ سال تشخیص داده میشود، اما این بیماری میتواند جوانان و حتی کودکان را نیز درگیر کند. عواملی مانند سابقه شیمیدرمانی، پرتودرمانی یا قرار گرفتن در معرض مواد شیمیایی خاص (مانند بنزن)، ریسک ابتلا را در هر سنی افزایش میدهد. هرگونه کمخونی غیرقابل توضیح، بدون در نظر گرفتن سن، نیازمند بررسی دقیق است.
گامهای تشخیصی در آزمایشگاه: رمزگشایی از یک پازل پیچیده
تشخیص MDS یک فرآیند چندمرحلهای است که نیازمند ترکیبی از آزمایشهای عمومی و تخصصی است. این مسیر مانند کنار هم قرار دادن قطعات یک پازل است که در نهایت تصویری واضح از وضعیت مغز استخوان ارائه میدهد.
- آزمایش شمارش کامل خون (CBC): اولین سرنخ این آزمایش، نقطه شروع مسیر تشخیصی است و تعداد و برخی ویژگیهای سلولهای خونی را اندازهگیری میکند. در بیمار مشکوک به MDS، نتایج CBC معمولاً کاهش پایدار در یک یا چند رده سلولی را نشان میدهد. این آزمایش به تنهایی تشخیصی نیست، اما نتایج غیرطبیعی آن، پزشک را به سمت بررسیهای تکمیلی هدایت میکند.
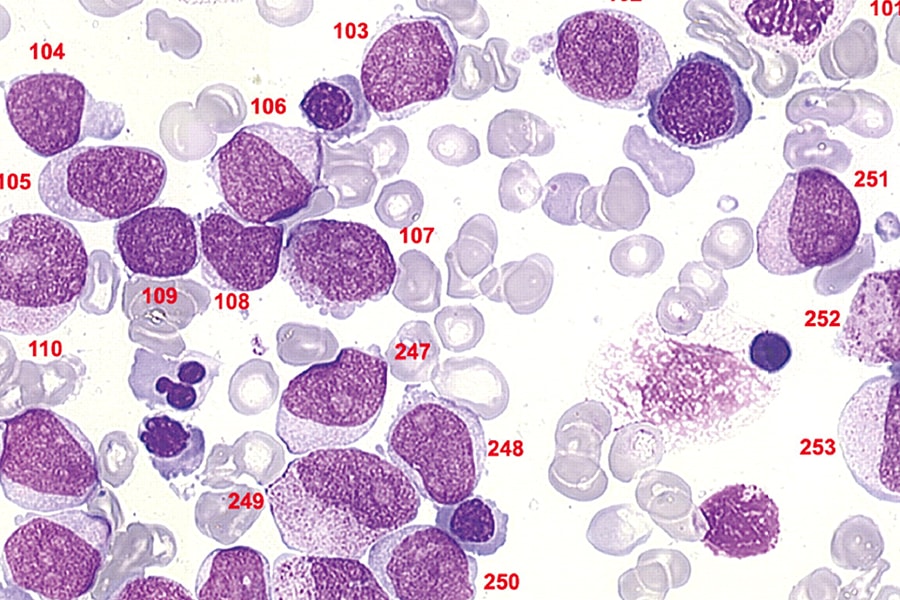
- بررسی لام خون محیطی (Peripheral Blood Smear): نگاه دقیق به شکل سلولها در این مرحله، یک قطره خون زیر میکروسکوپ توسط متخصص پاتولوژی بررسی میشود. متخصص به دنبال سلولهای «دیسپلاستیک» یا بدشکل میگردد؛ مثلاً گلبولهای قرمز با اندازهها و شکلهای متفاوت یا گلبولهای سفید با هسته غیرطبیعی. مشاهده این سلولها، شک به وجود اختلال در مغز استخوان را تقویت میکند.
- آزمایش مغز استخوان (Bone Marrow Aspiration and Biopsy): ورود به کارخانه خونسازی این مرحله، حیاتیترین بخش فرآیند تشخیص است و برای تایید نهایی انجام میشود. نمونهبرداری از مغز استخوان (معمولاً از استخوان لگن) به متخصصان اجازه میدهد تا میزان سلولها، شواهد بدشکلی (دیسپلازی) در ردههای مختلف سلولی و درصد سلولهای بسیار نابالغ (بلاستها) را به دقت ارزیابی کنند. افزایش درصد بلاستها (بیش از ۵٪ اما کمتر از ۲۰٪) یکی از معیارهای کلیدی برای تشخیص MDS است.
- فلوسایتومتری (Flow Cytometry): شناسایی سلولهای سرکش با لیزر این تکنیک آزمایشگاهی پیشرفته، نقشی حیاتی و کلیدی در تشخیص MDS، بهویژه در موارد مشکوک و دشوار، ایفا میکند. فلوسایتومتری یک فناوری قدرتمند است که میتواند هزاران سلول را در چند ثانیه به صورت انفرادی تجزیه و تحلیل کند. در این روش، سلولهای نمونه خون یا مغز استخوان با آنتیبادیهای نشاندار شده با مواد فلورسنت ترکیب میشوند.
این سلولها به صورت یک جریان سیال از مقابل پرتوی لیزر عبور داده میشوند. نوری که از هر سلول ساطع میشود، توسط حسگرهای دستگاه ثبت شده و به کامپیوتر اجازه میدهد تا ویژگیهای هر سلول، از جمله اندازه، پیچیدگی داخلی و مهمتر از همه، پروتئینهای خاص روی سطح یا داخل آن (که به عنوان مارکر یا CD شناخته میشوند) را شناسایی کند. در MDS، سلولهای مغز استخوان اغلب الگوهای غیرطبیعی از این مارکرها را نشان میدهند که به آن «فنوتیپ ایمنی غیرعادی» (Aberrant Immunophenotype) میگویند. برای مثال، سلولها ممکن است مارکرهای مربوط به یک رده سلولی بالغ را همزمان با مارکرهای یک رده نابالغ نشان دهند، یا ممکن است مارکرهای طبیعی خود را از دست داده باشند. شناسایی این الگوهای غیرطبیعی توسط فلوسایتومتری، شواهد عینی و قابل سنجشی برای وجود یک فرآیند دیسپلاستیک فراهم میکند و به تشخیص افتراقی MDS از سایر علل سیتوپنی (مانند کمبود ویتامین) کمک شایانی مینماید. این تکنیک به ویژه زمانی ارزشمند است که تغییرات مورفولوژیکی در زیر میکروسکوپ واضح نیستند.
- تحلیلهای ژنتیکی: خواندن نقشه بیماری پس از تایید اولیه، بررسیهای ژنتیکی روی نمونه مغز استخوان انجام میشود. این تحلیلها به تایید قطعی تشخیص و تعیین پیشآگهی (Prognosis) کمک میکنند.
- سیتوژنتیک (Cytogenetics): این تکنیک ساختار و تعداد کروموزومها را بررسی میکند. حدود نیمی از بیماران MDS، ناهنجاریهای کروموزومی مشخصی (مانند حذف بخشی از کروموزوم ۵ یا ۷) دارند که برای طبقهبندی بیماری حیاتی است.
- آزمایشهای مولکولی (Molecular Testing): این حوزه، پیشرفتهترین بخش تشخیص MDS است. با استفاده از تکنیکهایی مانند توالییابی نسل جدید (NGS)، میتوان جهشهای ژنی خاصی را شناسایی کرد که اطلاعات ارزشمندی در مورد شدت بیماری و احتمال پاسخ به درمانهای خاص فراهم میکند.
به چه علائم و شرایطی باید توجه ویژه داشت؟
دانستن اینکه چه زمانی باید نگران بود و به دنبال مشاوره پزشکی رفت، اولین و مهمترین گام در مسیر تشخیص بیماریهای پیچیدهای مانند سندروم میلودیسپلاستیک است. اگرچه بسیاری از علائم این بیماری با مشکلات سادهتر همپوشانی دارند، اما توجه به برخی شرایط و الگوهای خاص میتواند یک زنگ خطر جدی باشد. در اینجا به چند نکته کلیدی اشاره میکنیم که باید به آنها حساس باشید:
- کمخونی که به درمان پاسخ نمیدهد: این مهمترین علامت هشداردهنده است. اگر شما یا یکی از نزدیکانتان به دلیل خستگی و ضعف تحت درمان کمخونی (مثلاً با مکملهای آهن) قرار گرفتهاید، اما پس از گذشت چند ماه هیچ بهبودی در علائم یا نتایج آزمایش خون شما حاصل نشده است، حتماً موضوع را با پزشک خود جهت بررسیهای عمیقتر در میان بگذارید.
- ترکیبی از مشکلات خونی: اگر علائم شما فقط به خستگی محدود نمیشود و همزمان دچار عفونتهای مکرر (نشانه کمبود گلبول سفید) و کبودی یا خونریزیهای بیدلیل (نشانه کمبود پلاکت) نیز هستید، این ترکیب سهگانه شک به وجود یک اختلال در مغز استخوان را به شدت افزایش میدهد.
- سن بالای ۶۰ سال: اگرچه MDS در هر سنی ممکن است رخ دهد، اما ریسک ابتلا به آن با افزایش سن به طور چشمگیری بالا میرود. بنابراین، بروز علائم ذکر شده در افراد مسن باید با جدیت بیشتری پیگیری شود.
- سابقه درمان سرطان: اگر در گذشته به دلیل ابتلا به نوع دیگری از سرطان تحت شیمیدرمانی یا پرتودرمانی قرار گرفتهاید، ریسک ابتلای شما به نوعی از MDS به نام «MDS مرتبط با درمان» بالاتر از جمعیت عادی است. در این صورت، هرگونه تغییر در آزمایش خون شما باید به دقت توسط متخصص هماتولوژی بررسی شود.
- سابقه قرار گرفتن در معرض مواد شیمیایی خاص: افرادی که به واسطه شغل یا محیط زندگی خود به مدت طولانی در معرض مواد شیمیایی مانند بنزن (موجود در برخی حلالهای صنعتی، دود سیگار و آلایندههای بنزین) بودهاند، در معرض خطر بیشتری برای ابتلا به این بیماری قرار دارند.
توجه به این نکات و در میان گذاشتن آنها با پزشک، میتواند فرآیند تشخیص را تسریع کرده و به شناسایی بهموقع بیماری کمک شایانی نماید.
نسل جدید تشخیص با دستگاه CyFlow Space در آزمایشگاه نانو
آزمایشگاه نانو ارومیه با افتخار اعلام میکند که با خرید و راهاندازی دستگاه پیشرفته فلوسایتومتری CyFlow Space ساخت شرکت معتبر Sysmex، گامی بزرگ در جهت ارتقاء دقت تشخیص بیماریهای خونی برداشته است. این دستگاه با بهرهگیری از تکنولوژی روز دنیا، دارای حساسیت و دقت فوقالعادهای در شناسایی جمعیتهای سلولی نادر و غیرطبیعی است. این مزیت، تشخیص MDS را حتی در مراحل اولیه یا در موارد بسیار پیچیده، ممکن و قابل اعتماد میسازد و به پزشکان کمک میکند تا با اطمینان بیشتری بهترین مسیر درمانی را برای بیماران انتخاب کنند
سخن پایانی
سندروم میلودیسپلاستیک، با چهرهای خاموش و علائمی فریبنده، یکی از پیچیدهترین چالشهای تشخیصی در علم هماتولوژی است. تشخیص آن یک فرآیند دقیق و چندوجهی است که از یک آزمایش ساده CBC آغاز شده و در نهایت با تحلیلهای پیشرفتهای مانند فلوسایتومتری و ژنتیک مولکولی به سرانجام میرسد. هر یک از این مراحل، قطعهای حیاتی از پازلی است که به پزشک اجازه میدهد نه تنها بیماری را با قطعیت تشخیص دهد، بلکه شدت آن را طبقهبندی کرده و هوشمندانهترین استراتژی درمانی را برای بیمار طراحی کند.
در این مسیر پر از ابهام، دقت و قطعیت حرف اول را میزند. اینجاست که نقش یک مرکز تشخیصی پیشرفته و قابل اعتماد، حیاتیتر از همیشه میشود. آزمایشگاه نانو ارومیه با در اختیار داشتن مجموعهای کامل از فناوریهای تشخیصی، و اکنون با قدرت دستگاه فلوسایتومتری CyFlow Space، به عنوان یک شریک علمی مطمئن در کنار بیماران و پزشکان قرار دارد. ما این مسیر تشخیصی را از «شک» به «یقین» تبدیل میکنیم.
اگر شما یا عزیزانتان با علائم پایداری مانند خستگی مفرط، کمخونی مقاوم به درمان یا عفونتهای مکرر مواجه هستید، اولین قدم، مشورت با پزشک متخصص است. قدم بعدی، سپردن فرآیند تشخیص به مراکزی است که به علم و دقت، متعهد هستند. با اعتماد به تخصص و فناوریهای نوین موجود در آزمایشگاه نانو ارومیه، گامی محکم برای دستیابی به یک تشخیص دقیق و شروع یک مسیر درمانی آگاهانه بردارید.
سخنی از آزمایشگاه نانو
همکاران ما در آزمایشگاه نانو ارومیه با شماره تلفنهای ۰۴۴۳۳۴۵۷۹۹۳ و ۰۴۴۳۳۴۵۷۹۹۶ و یا از طریق واتساپ با شماره ۰۹۱۴۸۰۵۲۷۲۴ منتظر دریافت سؤالات و راهنمایی شما در این زمینه هستند.
کلیه مراحل انجام آزمایشهای پزشکی بهصورت غیرحضوری قابل انجام است. همانطور که در مطالب قبلی نوشته بودیم، در آزمایشگاه نانو ارومیه امکان نمونهگیری در منزل با رعایت کامل ضوابط بهداشتی وجود دارد.
همچنین در آزمایشگاه نانو برای دریافت نتیجه آزمایش، نیازی به مراجعه حضوری نیست و نتایج آزمایش ها به صورت اینترنتی و بدون پرداخت هزینه در بخش جوابدهی آنلاین در دسترس شماست.
مطالب بیشتر در بخش مقالات سایت آزمایشگاه نانو
آزمایشگاه پاتوبیولوژی نانو، یکی از مراکز مجهز آزمایشگاهی بخش خصوصی در ارومیه و آذربایجانغربی است که از اواخر سال ۱۳۹۷ با بهرهگیری از تجهیزات مدرن و منحصربهفرد آزمایشگاهی و با رویکردی بیمار-محور در خدمت جامعه پزشکی و طیف وسیعی از بیماران مراجعهکننده از هموطنان گرامی و بیماران کشورهای همجوار قرار گرفته است و افتخار دارد به عنوان یکی از کاملترین و بهترین آزمایشگاههای ارومیه در خدمت مردم عزیز این منطقه باشد.